Sinusthrombose
| Klassifikation nach ICD-10 | |
|---|---|
| I67.6 | Nichteitrige Thrombose des intrakraniellen Venensystems |
| ICD-10 online (WHO-Version 2019) | |
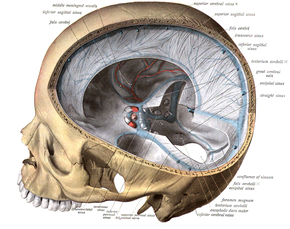
Als Sinusthrombose (englisch sinus thrombosis[1]) wird eine in den Sinus durae matris – den großen, venöses Blut führenden Blutleitern der harten Hirnhaut im Schädel – auftretende Thrombose bezeichnet.
Sinusthrombosen behindern den Blutabfluss über die Hirnvenen aus dem Gehirn und sind eine seltene, aber gefürchtete Ursache von Infarzierungen des Hirngewebes, die sich als Schlaganfall zeigen können.
Thrombosen dieser venösen Sinus bleiben meistenfalls nicht isoliert, wenn sie länger bestehen. Da eine durch Strömungsverminderung und Stau hervorgerufene Hämostase die Blutgerinnung steigert, dehnt sich die Thrombose auf einmündende Venen aus. Entwickelt sich neben der Sinusthrombose auch eine Hirnvenenthrombose, so wird dies als zerebrale Sinus-/Venenthrombose[2] (SVT)[3] oder zerebrale Venen- und Sinusthrombose (CVST)[2] (englisch cerebral venous and sinus thrombosis[4] oder cerebral venous sinus thrombosis[5][6] oder thrombosis of the cerebral veins and sinuses[7]) bezeichnet. Der in diesem Zusammenhang oft synonym verwendete Ausdruck Sinusvenenthrombose ist ungenau, denn die duralen Sinus führen zwar venöses Blut, sind aber starrwandig, haben keine Gefäßwand und zählen somit anatomisch nicht zu den Venen.[8]
Häufigkeit
Die Häufigkeit von Sinusthrombosen ist nicht genau bekannt. Frühere Schätzungen, die bei jährlich etwa 0,2–0,5 Neuerkrankungen pro 100.000 Einwohner lagen, werden nach Einführung verbesserter Diagnoseverfahren als zu niedrig angenommen und die jährliche Inzidenz auf rund 1–1,5 Fälle pro 100.000 Einwohner geschätzt.[9] Frauen sind möglicherweise häufiger als Männer betroffen. Das mittlere Erkrankungsalter liegt bei 30–40 Jahren.[10]
Eine 2012 veröffentlichte retrospektive Studie mit 94 Fällen in den Jahren 2008 bis 2011 in den Niederlanden schätzte die Inzidenz bei Erwachsenen insgesamt auf etwa 1,3 Fälle pro 100.000 Personenjahre (95 %-KI: 1,06–1,61), wobei in über zwei Drittel der Fälle Frauen betroffen waren, häufiger im 4. und 5. Lebensjahrzehnt (etwa 2,8 Fälle pro 100.000 Personenjahre; 95 %-KI: 1,98–3,82).[11] Eine retrospektive Studie von 2016 mit 105 Fällen in den Jahren 2005 bis 2011 in der südaustralischen Metropolregion Adelaide, 55 waren Frauen, schätzte die jährliche Inzidenz bei Erwachsenen auf etwa 1,6 Fälle pro 100.000 Einwohner (95 %-KI: 1,29–1,90).[12] Beide Untersuchungen orientierten sich an ICD-Schlüsseln, fassten Sinus- und Hirnvenenthrombosen unter zerebraler Sinus-/Venenthrombose (CVST) zusammen und bestätigten die Diagnose anhand vorhandener Aufnahmen des Gehirns.
Es gibt bei den unterschiedlichen Untersuchungen einerseits Hinweise, dass Frauen bis zu dreimal häufiger betroffen sind,[11][13] aber auch andere, bei denen keine signifikanten Unterschiede beim Geschlecht erscheinen.[9] Bei Frauen, die die Antibabypille einnehmen, erscheint das Risiko für eine Sinusthrombose erhöht.[14] Schwangere tragen ebenfalls ein erhöhtes Risiko. Die Häufigkeit wird auf 12 Sinusthrombosen pro 100.000 Geburten geschätzt.[15] Es ist dabei wichtig, diese Daten mit Sorgfalt zu betrachten, da bei einer relativ geringen Häufigkeit der Erkrankung einzelne Fälle mehr oder weniger die Statistik stark beeinflussen.
Ursachen
Sinusthrombosen werden gelegentlich durch eitrige Infektionen im Gesichtsbereich, Nasennebenhöhlenvereiterung, Mastoiditis oder Meningitis verursacht. In diesem Fall spricht man von einer septischen Sinusthrombose. Erkrankungen mit gesteigerter Blutgerinnung (Polyzythämie, Antithrombinmangel und andere) können eine Rolle spielen.
Einige Medikamente wie Kontrazeptiva und Kortikoide sind ebenfalls nachteilig. So kommt ein Meta-Review zu dem Schluss, dass die Anwendung oraler hormoneller Verhütungsmittel („Pille“) das Risiko für Sinusthrombosen etwa 7-fach erhöht.[16] Eine Hormonersatztherapie erhöht das Risiko um den Faktor 2 bis 4.[17]
Nach Impfung mit dem COVID-19 Impfstoff von AstraZeneca (Vaxzevria) entwickelten einige Personen eine Sinusthrombose. Dies betrifft vor allem Frauen jüngeren Alters (< 60 Jahre).[18]
Die Auslieferung des COVID-19 Impfstoffs von Johnson&Johnson wurde am 14. April 2021 ebenfalls unterbrochen, da auch hier Berichte über eine, möglicherweise damit in Zusammenhang stehende, Sinusthrombose eingingen.[19]
Pathophysiologie
Die in engen Grenzen geregelte, wenig schwankende Durchblutung des Gehirns fordert außer einem andauernden, relativ gleichmäßigen Zustrom von Blut auch einen ungestörten Blutabfluss. Das venöse Blut fließt über oberflächliche Hirnvenen und über tiefe Hirnvenen ab, zwei Systeme dünnwandiger dehnbarer Gefäße. Beide Systeme münden noch innerhalb der Schädelhöhle in die teils weiten Sinus, die zwischen den Septen harter Hirnhaut liegen. Diese venösen Blutleiter sind weder dehnbar noch kontraktil, sondern starrwandig, sodass sich ihr Lumen auch bei erhöhtem Schädelinnendruck kaum ändert. Wird das Lumen durch Bildung eines Blutgerinnsels (Thrombus) verlegt, spricht man von Thrombose.
Bei einer Sinusthrombose sind meist mehrere Sinus betroffen oder neben Sinus oft zugleich auch tiefe Hirnvenen (Hirnvenenthrombose). Anders als bei arteriellen Verschlüssen, die recht plötzlich auftreten, bilden sich venöse Thromben allmählich infolge einer Störung des physiologischen Gleichgewichts zwischen prothrombotischen und thrombolytischen Prozessen. Der blockierte Abfluss des Blutes führt zu einer Stauung mit nachfolgender Drucksteigerung und kann auch Blutungen in das Hirngewebe oder die Ventrikel nach sich ziehen. Am häufigsten von Sinusthrombosen betroffen sind der Sinus sagittalis superior längs der Hirnsichel und die seitlichen Sinus transversi.
Symptome
Die Symptome einer Sinusthrombose sind mehrdeutig: Kopfschmerzen, epileptische Anfälle und Wesensveränderungen sowie in fortgeschrittenen Stadien Lähmungen, Sehstörungen und Bewusstseinseintrübung bis hin zur Bewusstlosigkeit können auch bei anderen Erkrankungen beobachtet werden. Bei einer entzündlichen Beteiligung des Sinus cavernosus (etwa bei Sinusitis, Meningitis oder zunächst banal erscheinenden Entzündungen im Augen- oder Gesichtsbereich) besteht meist zusätzlich hohes Fieber.
- Frühzeichen
-
- Druckschmerz im Nasenaugenwinkel
- Sehstörungen
- später
-
- starke Kopf- und Nackenschmerzen, bis in die Arme ausstrahlend / Kopfschmerzen ausstrahlend von Schläfe über die Stirn bis zur anderen Schläfe
- Ödem der Nasolabialfalte und der Lider
- epileptische Anfälle
- psychotische Symptome und Wesensveränderungen
- Im Vollbild
-
- hohes Fieber (septische Temperaturen)
- Lähmungen
- Störungen der Augenbeweglichkeit (Motilitätsstörungen) bis Sehverlust
- Hervortreten der Augen (Protrusio bulbi)
- Schwellung der Augenbindehaut (Chemosis)
- Gefühlsstörungen und Bewusstseinseintrübung
- Spätfolgen
-
- Hirndruck
- Tod
Diagnostik
Die klinische Diagnose der Sinusthrombose ist schwierig, weil es keine eindeutigen beweisenden klinischen Krankheitszeichen gibt und die auftretenden Symptome auch auf andere Erkrankungen wie etwa einen Abszess, eine Encephalitis oder ein Malignom hinweisen können. Der klinische Verdacht auf eine Thrombose kann durch eine Bestimmung des D-Dimer-Spiegels im Blutserum erhärtet, jedoch nicht bewiesen werden. Bei Thrombose des Sinus transversus kann das Griesinger-Zeichen auftreten.[20]
Wegen der diagnostischen Schwierigkeiten allein anhand der Klinik wird bei entsprechendem Verdacht frühzeitig eine Schnittbilddiagnostik empfohlen. In der Computertomographie oder Kernspintomographie sind Infarktzonen und Blutungen erkennbar, die nicht den bekannten arteriellen Versorgungsgebieten entsprechen. In der nativen Computertomographie kann sich das Gerinnsel im Sinus auch ohne Kontrastmittel hell darstellen. Mit Kontrastmittel lassen sich sowohl in der Computertomographie wie auch in der Kernspintomographie die Gerinnsel direkt als Aussparung in den ansonsten kontrastierten Sinus meist gut erkennen. Sie müssen von Aussparungen in den Sinus unterschieden werden, die durch Pacchionische Granulationen gebildet werden. Auch die häufigen anatomischen Varianten z. B. mit asymmetrisch oder nur einseitig angelegtem Sinus transversus müssen berücksichtigt werden. Als weiteres diagnostisches Verfahren kommt in Ausnahmefällen die Angiographie nur noch in Betracht, wenn bei begründetem Verdacht auf eine Sinusthrombose die anderen oben genannten Methoden nicht zur Verfügung stehen.
Therapie
In der Akutphase wird eine Antikoagulation mit (niedermolekularem) Heparin in therapeutisch hinreichender Dosis empfohlen, schon um ein Anwachsen des Thrombus beziehungsweise einen erneuten Verschluss zu verhindern; später können zur Sekundärprävention für mehrere Monate andere, oral anwendbare Gerinnungshemmer wie Phenprocoumon oder Warfarin gegeben werden. Des Weiteren können Beruhigungsmittel (Sedativa) und Antikonvulsiva bei Krampfanfällen sowie Hirndruckvorbeugung oder spezifische hirndrucksenkende Maßnahmen erforderlich sein.
Die initiale Diagnostik und Akuttherapie werden in der Regel auf einer neurologischen Schlaganfall-Station (Stroke Unit) durchgeführt. Nach klinischer Stabilisierung erfolgt eine ambulante Weiterbehandlung mit Kontrolle der Gerinnungswerte sowie Verlaufskontrolle der Rekanalisierung mittels zerebraler Bildgebung.[2]
Fallabhängig besteht daneben die Möglichkeit, den Thrombus chirurgisch zu entfernen (Thrombektomie) oder aufzulösen (Thrombolyse) durch invasive Verfahren, indem beispielsweise über einen bis zum verschlossenen Gefäß vorgeschobenen Mikro-Katheter ein fibrinolytisches Enzym appliziert wird.[17]
Literatur
- K. Einhäupl et al.: EFNS guideline on the treatment of cerebral venous and sinus thrombosis in adult patients. In: European Journal of Neurology. Volume 17, Issue 10, S. 1229–1235, October 2010. PMID 20402748
- S2k-Leitlinie Zerebrale Sinus- und Venenthrombose der Deutschen Gesellschaft für Neurologie (DGN). In: AWMF online (Stand 05/2018)
Weblinks
Einzelnachweise
- ↑ Eintrag Sinus Thrombosis, Intracranial (NIH) auf Semantic Scholar.
- ↑ a b c Zerebrale Venen- und Sinusthrombose, S2k-Leitlinie, 2018. Deutsche Gesellschaft für Neurologie, abgerufen am 16. März 2021.
- ↑ C. Geisbüsch et al.: Verlauf der zerebralen Sinus-/Venenthrombose. In: Der Nervenarzt. Band 85, Springer, Januar 2014, S. 211–220.
- ↑ K. Einhäupl et al.: EFNS guideline on the treatment of cerebral venous and sinus thrombosis. In: European Journal of Neurology. Band 13, Nr. 10, Juni 2006, doi:10.1111/j.1468-1331.2006.01398.x, PMID 16796579.
- ↑ M. Capecchi, M. Abbattista, I. Martinelli: Cerebral venous sinus thrombosis. (Review) In: Journal of Thrombosis and Haemostasis. Band 16, Nr. 10, Oktober 2018, doi:10.1111/jth.14210, S. 1918–1931.
- ↑ C. Hughes et al.: Cerebral Venous Sinus Thrombosis as a Presentation of COVID-19. In: European Journal of Case Reports in Internal Medicine. Band 7, Nr. 5, 29. April 2020, doi:10.12890/2020_001691.
- ↑ T. Warkentin, A. Greinacher: Thrombosis of the Cerebral Veins and Sinuses. (Comment) In: New England Journal of Medicine. Band 353, Nr. 3, Juli 2005, doi:10.1056/NEJM200507213530319, S. 314f.
- ↑ Pschyrembel: Hirnsinus
- ↑ a b Espen Saxhaug Kristoffersen, Charlotte Elena Harper, Kjersti Grøtta Vetvik, Kashif Waqar Faiz: Cerebral venous thrombosis – epidemiology, diagnosis and treatment. In: Tidsskrift for Den norske legeforening. 21. August 2018, ISSN 0029-2001, doi:10.4045/tidsskr.17.1047 (tidsskriftet.no [abgerufen am 31. März 2021]).
- ↑ Werner Hacke: Neurologie. 13. Auflage. Springer-Verlag, 2010, ISBN 978-3-642-12381-8, S. 240 ff.
- ↑ a b Jonathan M. Coutinho et al.: The Incidence of Cerebral Venous Thrombosis. In: Stroke. Band 43, Nr. 12, 1. Dezember 2012, S. 3375–3377, doi:10.1161/STROKEAHA.112.671453.
- ↑ Devasagayam Sharon et al.: Cerebral Venous Sinus Thrombosis Incidence Is Higher Than Previously Thought. In: Stroke. Band 47, Nr. 9, 1. September 2016, S. 2180–2182, doi:10.1161/STROKEAHA.116.013617.
- ↑ Marie-Germaine Bousser, José M. Ferro: Cerebral venous thrombosis: an update. In: The Lancet Neurology. Band 6, Nr. 2, 1. Februar 2007, ISSN 1474-4422, S. 162–170, doi:10.1016/S1474-4422(07)70029-7, PMID 17239803 (thelancet.com [abgerufen am 31. März 2021]).
- ↑ Sinusthrombose: Antibabypille erhöht Schlaganfallrisiko. In: Deutsches Ärzteblatt. 14. März 2016, abgerufen am 22. März 2021.
- ↑ Douglas J. Lanska und Richard J. Kryscio: Risk Factors for Peripartum and Postpartum Stroke and Intracranial Venous Thrombosis. In: Stroke. Band 31, Nr. 6, 1. Juni 2000, S. 1274–1282, doi:10.1161/01.STR.31.6.1274.
- ↑ Farnaz Amoozegar et al.: Hormonal Contraceptives and Cerebral Venous Thrombosis Risk: A Systematic Review and Meta-Analysis. In: Frontiers in Neurology. Band 6, 2. Februar 2015, doi:10.3389/fneur.2015.00007, PMID 25699010, PMC 4313700 (freier Volltext).
- ↑ a b Lars Fischer und Esther Megbel: Corona-Impfstoff: Was über den Stopp der AstraZeneca-Impfung bekannt ist. In: Spektrum.de. 17. März 2021, abgerufen am 18. März 2021.
- ↑ Paul-Ehrlich-Institut - Aktuelles - Aktuelles - 30.03.2021. Abgerufen am 31. März 2021.
- ↑ n-tv NACHRICHTEN: Johnson & Johnson stoppt Auslieferung. Abgerufen am 14. April 2021.
- ↑ LL 030 098 Zerebrale Venen- und Sinusthrombose 2018 - Deutsche Gesellschaft für Neurologie e. V. Abgerufen am 31. März 2021 (deutsch).
Über die Seite
Der präsentierte Inhalt des Wikipedia-Artikels wurde im 2021-06-13 basierend auf extrahiert https://de.wikipedia.org/?curid=1011939


